Akut myeloid leukæmi
Akut myeloid leukæmi (AML) er en kræftform i bloddannende celler i knoglemarven. Unormale umodne hvide blodlegemer (blaster) fylde knoglemarven og udslip i blodbanen. Produktion af normale blodceller påvirkes, forårsager anæmi, blødningsproblemer og infektioner. Behandlingen er primært med kemoterapi. Udsigterne varierer og afhænger af faktorer såsom den nøjagtige undertype af AML og din alder.
Hvad er leukæmi?
Leukæmi er kræft celler i knoglemarven (de celler, der udvikler sig til blodceller).
Kræft er en sygdom i cellerne i kroppen. Der findes mange typer af kræft, som opstår fra forskellige celletyper. Hvad alle kræftformer har til fælles er, at kræftcellerne er unormal og ikke reagerer på normale kontrolmekanismer. Et stort antal kræftceller opbygge, fordi de formerer ud af kontrol, eller fordi de leve meget længere end normale celler, eller begge dele.
Med leukæmi, spilde kræftceller i knoglemarven ud i blodbanen. Der findes flere typer af leukæmi. De fleste typer opstår fra celler, som normalt udvikler sig til hvide blodlegemer. (Ordet leukæmi kommer fra et græsk ord, som betyder hvide blodlegemer). Hvis du udvikler leukæmi, er det vigtigt at vide præcis, hvilken type det er. Dette skyldes, at udsigterne (prognose), og behandlinger varierer for de forskellige typer. Før diskuterer de forskellige typer af leukæmi kan det hjælpe at vide nogle grundlæggende om normale blodceller, og hvordan de er lavet.
Hvad er normalt blod består af?
- Blodceller, som kan ses under et mikroskop, udgør omkring 40% af blodets volumen. Blodlegemer er opdelt i tre hovedtyper:
- Røde blodlegemer (erytrocytter). Disse gør blodet en rød farve. En dråbe blod indeholder omkring fem millioner røde blodlegemer. Røde blodlegemer indeholder et kemikalie, kaldet hæmoglobin. Dette binder til ilt, og tager ilt fra lungerne til alle dele af kroppen.
- Hvide blodlegemer (leukocytter). Der findes forskellige typer af hvide blodlegemer, som kaldes neutrofiler (polymorfer), lymfocytter, eosinofiler, monocytter og basofiler. De er en del af immunsystemet. Deres vigtigste opgave er at forsvare kroppen mod infektion.
- Blodplader. Disse er lille og hjælper blodet til at størkne, hvis vi skære os.
- Plasma er den flydende del af blod og udgør omkring 60% af blodets volumen. Plasma består hovedsageligt af vand, men indeholder mange forskellige proteiner og andre kemikalier, såsom hormoner, antistoffer, enzymer, glucose, fedt partikler, salte, etc.
Når blodet udslip fra kroppen (eller en blodprøve taget i en almindelig glasrør) cellerne og visse plasma proteiner klumper sig sammen for at danne en blodprop. Den resterende klar væske kaldes serum.
Knoglemarven, stamceller og blodlegemer
Knoglemarv
Blodlegemer er lavet i knoglemarven ved stamceller. Knoglemarven er det bløde materiale i centrum af knoglerne. De store flade knogler, såsom bækken og brystbenet (sternum), der indeholder mest knoglemarven. For at gøre blodceller konstant du har brug for en sund knoglemarv og næringsstoffer fra din kost, herunder jern og visse vitaminer.
Stamceller
Stamceller er primitive (umodne celler). Der er to hovedtyper i knoglemarven - myeloide og lymfoide stamceller. Disse stammer fra endnu mere primitive fælles pluripotente stamceller. Stamceller konstant dele sig og producere nye celler. Nogle nye celler forblive som stamceller og andre gå gennem en serie af forfald etaper (forstadie eller blast celler) før formgivning til modne blodceller. Modne blodlegemer frigøres fra knoglemarven til blodbanen.
- Lymfocyt hvide blodlegemer udvikle sig fra lymfoide stamceller. Der er tre typer af modne lymfocytter:
- B-lymfocytter producerer antistoffer, som angriber inficerer bakterier, vira, osv.
- T-lymfocytter hjælpe B-lymfocytter til at danne antistoffer.
- Naturlige dræberceller, der også hjælper til at beskytte mod infektion.
Alle de andre forskellige blodlegemer (røde blodlegemer, blodplader, neutrofiler, basofiler, eosinofiler og monocytter) udvikle sig fra myeloide stamceller.
Blood produktion
Du gør millioner af blodceller hver dag. Hver type celle har en forventet levetid. For eksempel. Røde blodlegemer normalt sidste omkring 120 dage Nogle hvide blodlegemer sidste få timer eller dage - nogle holder længere. Hver dag millioner af blodlegemer dør, og nedbrydes ved slutningen af deres levetid. Der er normalt en fin balance mellem antallet af blodceller, som du gør, og antallet, der dør, og nedbrydes. Forskellige faktorer bidrage til at opretholde denne balance. For eksempel kaldes visse hormoner i blodbanen og kemikalier i knoglemarven vækstfaktorer bidrage til at regulere antallet af blodceller, der er lavet.
De vigtigste typer af leukæmi er:
- Akut lymfoblastisk leukæmi (ALL).
- Kronisk lymfatisk leukæmi (CLL).
- Akut myeloid leukæmi (AML).
- Kronisk myeloid leukæmi (CML).
Der er forskellige undertyper af hver af disse. Derudover er der nogle andre sjældne former for leukæmi.
Ordet:
- Akut betyder at sygdommen udvikler og udvikler ganske hurtigt.
- Kronisk betyder vedvarende eller løbende. Når vi taler om leukæmi ordet kronisk betyder også, at sygdommen udvikler sig og udvikler sig langsomt (selv uden behandling).
- Lymfoblastisk og lymfatisk betyder, at en abnorm kræft celle er en celle, der stammer fra en lymfoide stamcelle.
- Myeloid betyder, at en abnorm kræft celle er en celle, der stammer fra en myeloid stamcelle.
Resten af denne indlægsseddel er kun omkring AML. Der er andre foldere kaldes Leukæmi - en generel oversigt, Akut lymfoblastær leukæmi, kronisk myeloid leukæmi og kronisk lymfatisk leukæmi.
Hvad er akut myeloid leukæmi?
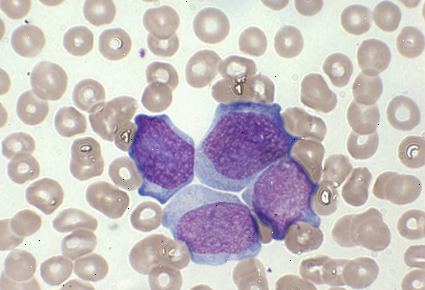
AML er en tilstand, hvor knoglemarven gør et stort antal unormale umodne hvide blodlegemer, som er afledt af en myeloid stamcelle. De unormale umodne celler kaldes blaster.
Der er forskellige undertyper af AML, afhængigt af præcis, hvilken celletype bliver til cancerceller og på hvilket tidspunkt i modningsprocessen. Der er otte vigtigste undertyper som kaldes M0, M1, M2, osv. op til M7. Disse kaldes undertiden mere beskrivende navne såsom akut myelomonocytleukæmi leukæmi (dette er M4 hvor eksplosionen cellen er en, der normalt ville have udviklet sig til en monocyt) og akut myeloid leukæmi med minimal dokumentation for myeloid differentiering (dette er M0 hvor eksplosionen celle er en meget umoden celle), osv.
Typisk AML udvikler ganske hurtigt (akut), og hurtigt bliver værre (over et par uger eller deromkring), medmindre behandles.
Hvem får akut myeloid leukæmi?
AML er en ualmindelig sygdom og påvirker omkring 2.000 voksne og omkring 50 børn i Storbritannien hvert år. De fleste tilfælde opstår hos mennesker over 50 år. Det er lidt mere almindelig hos mænd end hos kvinder.
AML er sjælden hos personer under 20 år.
Hvad er årsagen til akut myeloid leukæmi?
En leukæmi menes at starte først fra den ene unormal celle. Hvad synes at ske, er, at visse vitale gener, der styrer, hvordan cellerne deler, formere sig og dør, bliver beskadiget eller ændret. Dette gør cellen unormal. Hvis den unormale celle overlever det kan formere ud af kontrol og udvikle sig til en leukæmi.
I de fleste tilfælde af AML, er grunden en umoden hvide blodlegemer bliver unormal ikke kendt. Der er visse risikofaktorer, der øger chancen for, at leukæmi vil udvikle sig, men disse kun udgør et lille antal sager. Risikofaktorer kendt for AML omfatter:
- High-dosis stråling (for eksempel tidligere strålebehandling for en anden sygdom).
- Eksponering for kemiske benzen (dette er i cigaretter).
- Nogle genetiske forhold, som kan øge risikoen for at få AML i fremtiden. Den mest almindelige er Downs syndrom.
AML er ikke en arvelig tilstand, og ikke køre i familier.
Hvad er de vigtigste indledende symptomer og problemer?
Som store antal abnorme blastceller er lavet, meget af knoglemarven fyldes med disse unormale celler. På grund af dette er det vanskeligt for normale celler i knoglemarven til at overleve og gøre nok normale blodceller. Også de unormale celler løber ud i blodbanen. Derfor, de væsentligste problemer, som kan udvikle omfatter:
- Blodmangel. Dette sker som antallet af røde blodlegemer går ned. Dette kan forårsage træthed, åndenød og andre symptomer. Du kan også se bleg.
- Blodpropper problemer. Dette skyldes lave niveauer af blodplader. Dette kan forårsage let blå mærker, blødning fra tandkødet og andre blødning-relaterede problemer.
- Alvorlige infektioner. De unormale blastceller beskytter ikke mod infektion. Også der er et reduceret antal normale hvide blodlegemer, som normalt bekæmpe infektion. Derfor, alvorlige infektioner er mere tilbøjelige til at udvikle. Symptomerne kan variere meget, afhængigt af typen og infektionsstedet.
De unormale blaster kan også akkumuleres i andre sites. Du må derfor udvikle hævede kirtler, en forstørret milt eller lever, og lejlighedsvis andre sjældne symptomer. Andre almindelige symptomer omfatter smerter i knogler eller led, vedvarende feber og vægttab. Venstre ubehandlet, normalt AML forårsager dødsfald inden for få måneder.
Hvordan er akut myeloid leukæmi diagnosticeres og vurderes?
En blodprøve
En blodprøve kan ofte foreslå diagnosen af AML. Testen vil typisk vise et lavt antal: røde blodlegemer, normale hvide blodlegemer og blodplader. Nogle blast celler, som er spildt i blodbanen fra knoglemarven er også normalt set. Undertiden store antal blastceller forekommer i blodbanen. Yderligere test er normalt gøres for at bekræfte diagnosen.
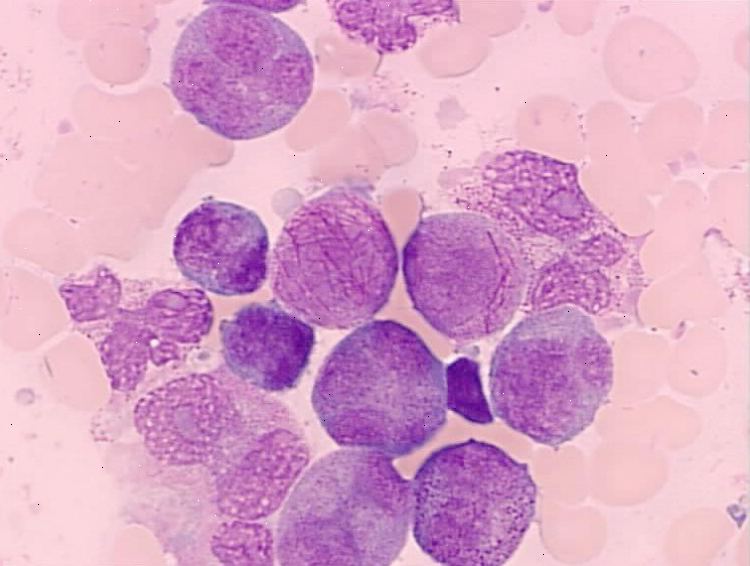
En knoglemarvsprøve
Til denne test en lille mængde knoglemarv fjernes ved at indsætte en nål ind i bækken knogle (eller undertiden brystbenet (sternum)). Lokalbedøvelse anvendes til dulme området. Nogle gange kan en lille kerne af marv vil også blive taget (a trephine biopsi). Prøverne sættes under mikroskop for at lede efter unormale celler og også testet på andre måder. Dette kan bekræfte diagnosen. (Se separat brochure kaldet Knoglemarvsbiopsi og aspiration for flere detaljer.)
Celle-og kromosomanalyse
Detaljerede forsøg er udført på unormale blast celler fra knoglemarven prøve eller blodprøve. Kromosomer i cellerne kontrolleres for bestemte ændringer. Kromosomer er de dele i cellen, som indeholder DNA - den genetiske make-up af cellen. Forskellige undertyper af AML kan diagnosticeres ved påvisning af ændringer, der sker til dele af en eller flere kromosom. (Disse kromosom ændringer kun forekommer i leukæmiceller, ikke de normale celler i kroppen.) Det er vigtigt at kende den nøjagtige undertype af AML, som de behandlinger og udsigterne (prognose) kan variere afhængigt af typen.
Forskellige andre tests
En lumbalpunktur sker, hvis symptomerne tyder på, at de unormale celler har spredt sig til hjernen eller rygmarven. Denne test indsamler en lille mængde væske fra omkring rygmarven - cerebrospinalvæske (CSF). Det gøres ved at indsætte en nål mellem hvirvlerne i den nederste (lumbal) region af ryggen. Væsken undersøges for leukæmiceller. En kiste X-ray, blodprøver og andre tests gjort for at vurdere din generelle velbefindende.
Hvad er behandlingen for akut myeloid leukæmi?
Formålet med behandlingen er at dræbe alle de unormale celler. Dette tillader derefter knoglemarven til at fungere normalt igen, og producere normale blodceller. Den vigtigste behandling er kemoterapi. En stamcelletransplantation (SCT) anvendes i nogle tilfælde.
Den nøjagtige behandling har været anvendt i hvert enkelt tilfælde (de lægemidler, der anvendes, doser, behandlingens varighed, osv.) tager hensyn til forskellige faktorer. Dette er baseret på videnskabelige forsøg, der har til formål at bestemme den bedste behandling for de forskellige undertyper af AML. Videnskabelige forsøg fortsætte med at forsøge at finde endnu bedre behandlinger. De faktorer, der tages hensyn til, omfatter:
- Den nøjagtige undertype af AML.
- Din alder, køn og generelle sundhed.
- Antallet af blaster i blodet på diagnosetidspunktet.
- Hvor godt betingelsen reagerer på den indledende fase af behandlingen (se nedenfor).
- Hvorvidt leukæmi er en sekundær komplikation fra en tidligere knoglemarv problem.
- Hvorvidt leukæmi har spredt sig til hjernen og / eller rygmarven.
På baggrund af disse faktorer, er mennesker med AML klassificeret som lav risiko, standard-risiko eller høj risiko. Det vil sige, at risikoen for leukæmi kommer tilbage (tilbagefald) efter standardbehandling. Typen og intensiteten af given behandling kan afhænge af din risiko klassificering. For eksempel er mere intensiv behandling tilbydes normalt, hvis din risiko er høj.
Kemoterapi
Kemoterapi er en behandling, der bruger anti-cancer medicin til at dræbe kræftceller, eller for at stoppe dem fra at multiplicere. Se separat folder kaldet kemoterapi med cytotoksiske lægemidler til yderligere detaljer.
Som mange doser af lægemidler er sandsynligt gives direkte ind i en vene (intravenøst) over en længere periode, er det normalt for et plastrør, der skal sættes ind i et stort blodkar. Dette kan være en central linje i en vene i brystet eller en perifer linie i din arm (også kaldet en central linje eller PICC linje). Det kan blive siddende i flere måneder indtil behandlingsforløbet er afsluttet. Dette betyder at du ikke behøver gentagne injektioner. Medicin kan injiceres eller dryppet gennem linjen fra tid til anden, når en dosis.
Normalt er forløbet af kemoterapi givet i cyklusser. En cyklus er en stavekontrol af behandling efterfulgt af en pause i behandlingen. Resten af behandlingen giver din krop til at komme sig nogen bivirkninger og giver en chance for beskadigede normale celler til at komme sig, før den næste spell af behandlingen.
Længden af en fuldt behandlingsforløb handler ofte om seks måneder. En fuld behandlingsforløb kan variere afhængigt af din situation.
Kemoterapi for AML er normalt opdelt i to faser.
- Induktionsfasen. Dette er de første par behandlingsforløb. Dette har til formål at dræbe de fleste af leukæmi celler. Ved afslutningen af denne fase er der sædvanligvis ingen leukæmiceller påvises i en blodprøve eller i en knoglemarvsprøve. Dette kaldes at være i remission. Remission betyder ikke helbrede. Det betyder at ingen unormale celler kan påvises ved tests.
- Konsolidering (intensivering) fase. Dette er den resterende cyklus af behandlingen, og de anvendte lægemidler kan være anderledes. Denne fase af behandlingen har til formål at dræbe eventuelle resterende leukæmi celler, som stadig kan være til stede (men ikke opdaget af nogen tests).
Nye typer af kemoterapi bliver testet i kliniske forsøg. Du kan blive tilbudt at deltage i et klinisk forsøg. Din læge vil give dig mere information om dette.
All-trans-retinsyre
Hvis du har en form for AML kaldes akut promyelocyt leukæmi (APL), så er det sandsynligt, du vil også blive givet en medicin kaldet all-trans retinoid syre (ATRA). Dette er en specialiseret form for vitamin A og er også kendt som tretinoin. ATRA er givet for op til tre måneder med kemoterapi. Det gør leukæmi celler modne (differentiere), og dette derefter hurtigt forbedrer leukæmi symptomer.
Stamcelletransplantation
En stamcelletransplantation (SCT) - sommetider kaldet knoglemarvstransplantation - er undertiden bruges, afhængigt af typen af AML. For eksempel kan det bruges i typer klassificeret som høj-risiko, og i nogle tilfælde, hvor leukæmi har gentaget sig (tilbagefald) efter behandling med sædvanlig kemoterapi. (Se separat brochure kaldet Stem cell transplantation for flere detaljer.)
Understøttende behandling
Andre behandlinger omfatter: antibiotika eller svampemidler, hvis infektionen indtræffer blod og blodpladetransfusioner at forbedre lavt antal røde blodlegemer og blodplader, generelle understøttende foranstaltninger til at overvinde bivirkninger af kemoterapi.
Behandling af tilbagefald
Trods behandling, i nogle tilfælde AML vender tilbage (tilbagefald) engang efter behandlingen slutter. Tilbagefald behandles på en lignende måde til den indledende behandling, men behandlingen regime er ofte mere intensiv og kan indbefatte en SCT.
Bivirkninger af kemoterapi
Bivirkninger under behandlingen
De lægemidler, der anvendes til kemoterapi er kraftfulde og ofte forårsage uønskede bivirkninger. Den medicin virker ved at dræbe celler, der deler sig og så nogle normale celler er beskadiget også. Bivirkninger varierer fra medicin til medicin, og din læge vil rådgive. De mest almindelige bivirkninger er kvalme (utilpashed), tab af hår og en øget risiko for infektion (som de normale hvide blodlegemer påvirkes af behandling). Medicin mod kvalme er almindeligt anvendt til at forebygge kvalme.
Sen bivirkninger
I et lille antal tilfælde udvikle problemer måneder eller år efter en periode med intensiv kemoterapi. For eksempel kan behandlingen påvirke fertiliteten eller funktionen af visse hormon-producerende kirtler. Der er også en lille øget risiko for at udvikle en anden kræft senere i livet.
Din læge vil rådgive om de mulige risici og bivirkninger ved behandlingen regime.
Hvad er udsigterne (prognose)?
Generelt er udsigterne dårlige, men det er blevet bedre i de senere år som behandlinger fortsætter med at forbedre. Det er vanskeligt at give nøjagtige tal. Men chancen for en god respons på behandling varierer. Det afhænger af faktorer såsom den nøjagtige type af AML og din alder. For eksempel, for folk under 60 år er der en god chance for en kur, hvor AML er klassificeret som lav risiko.
Udsigterne er generelt ikke så godt for folk over 60 år. Dette skyldes til dels ældre mennesker ikke kan være i stand til at tolerere en intensiv kemoterapi samt yngre mennesker gør. Også fordi nogle tilfælde hos ældre mennesker er sekundære til en tidligere knoglemarv problem, og disse har tendens til at reagere mindre godt på behandlingen.
Behandlingen af kræft og leukæmi er en voksende område af medicin. Nye behandlinger fortsat udvikles og oplysningerne om udsigterne ovenstående er meget generelt. Den specialist, der kender din sag kan give mere præcise oplysninger om udsigterne for netop din situation.
Yderligere hjælp og information
Macmillan Cancer Support
Tlf (Helpline): 0808 808 0000 Web: www.macmillan.org.uk
Giver information og støtte til alle berørt af kræft eller leukæmi.
Leukæmi forskningsfond
Web: www.beatbloodcancers.org
Primært involveret i forskning og rejser midler til dette formål. Deres hjemmeside indeholder en lang række oplysninger til patienter om leukæmi.
Leukæmi pleje
Tlf: 08088 010 444 Web: www.leukaemiacare.org.uk
Til formål at fremme velfærden for dem, der lider af leukæmi og allierede blodsygdomme.
CancerHelp UK
Web: http://cancerhelp.cancerresearchuk.org/ giver fakta om kræft, herunder behandling valg.