HPV immunisering
Humant papillomvirus (HPV) er en almindelig årsag til infektion, men normalt forårsager ingen symptomer. Infektion med visse typer af HPV kan forårsage kræft i livmoderhalsen (livmoderhalskræft). Livmoderhalskræft tager mange år at udvikle sig efter infektion med HPV. Kønsvorter er også forårsaget af HPV. Immunisering mod HPV bør dramatisk reducere tilfælde af livmoderhalskræft i fremtiden og føre til færre tilfælde af kønsvorter. Immunisering mod HPV blev introduceret i England for piger i 2008. Kvinder er stadig rådes til at deltage for celleforandringer i livmoderhalsen screeningsundersøgelser, selv om de er blevet immuniseret mod HPV.
Hvad er HPV?
Humant papillomvirus (HPV) er navnet givet til en gruppe af virus, der kan påvirke huden og slimhinder. Slimhinderne er de fugtige membraner denne linje forskellige dele af kroppen, herunder mund, hals og kønsorganer område.
Der er over hundrede typer af HPV og omkring 40 af disse kan påvirke det genitale område. Nogle typer af HPV kan forårsage hud vorter, men mange typer forårsager ikke nogen problemer eller skade overhovedet.
Både mænd og kvinder kan have HPV. Der er visse risikofaktorer for HPV-infektion, der omfatter:
- Smoking.
- Flere seksuelle partnere.
- Tidlig alder for første samleje.
De fleste kvinder vil have en HPV-infektion på et eller andet tidspunkt i løbet af deres liv, som regel uden selv at vide det. Nogle typer af HPV er kendt for at øge risikoen for at udvikle særlige kræftformer. Disse er kendt som kræftfremkaldende (kræftfremkaldende), eller høj-risiko undertyper. Omkring 9 i 10 infektioner med HPV vil rydde fuldstændigt fra kroppen inden for to år af immunsystemet - det er en selvbegrænsende infektion for de fleste mennesker. Der er ingen behandling for HPV selv.
Hvad er forbindelsen mellem HPV-infektion og livmoderhalskræft?
Livmoderhalskræft er den anden mest almindelige form for kræft hos kvinder i Storbritannien. Det dræber lidt over 1.000 kvinder hvert år i Storbritannien. De fleste typer af HPV ikke forårsage nogen symptomer eller sygdomme. Dog er to typer, HPV16 og HPV18, der er involveret i udviklingen af de fleste (tre fjerdedele af) tilfælde af kræft i livmoderhalsen.
HPV-infektion med typerne 16 og 18 kan forårsage celler i livmoderhalsen at ændre sig gradvist over tid. Dette kan føre til præcancerøse celler eller endog kræft dannende. De forstadier celler er kendt som cervikal intraepitelialneoplasi (CIN) og er drøftet i en separat folder kaldet "kræft i livmoderhalsen. Have disse typer af HPV-infektion betyder ikke, at du helt sikkert vil gå på at udvikle kræft i livmoderhalsen i fremtiden. Dog er din risiko for at udvikle kræft i livmoderhalsen meget øges med disse infektioner.
HPV-infektion med typerne 16 og 18 er gået til andre mennesker ved seksuel kontakt, som regel gennem samleje. Det er mere almindeligt, således i de mennesker, der har haft flere forskellige seksuelle partnere.
Desværre er brugen af kondomer ikke synes at beskytte godt mod HPV transmission. Sikker sex med et kondom er stadig anbefales, da kondomer forebygge mod mange andre seksuelt overførte infektioner (SOI) såsom klamydia og HIV.
HPV og kønsvorter
Kønsvorter er den mest almindeligt diagnosticeret STI. To typer af HPV (typerne 6 og 11) er årsag til omkring 9 i 10 tilfælde af kønsvorter. Disse typer af HPV ikke forårsager livmoderhalskræft. Se separat brochure kaldet "anogenitale vorter 'for mere information.
HPV-vacciner
To HPV-vacciner er tilgængelige i UK: Cervarix ® og Gardasil ®.
Cervarix ® er kendt som en bi valent vaccine, hvilket betyder at det beskytter mod to stammer af HPV. Cervarix ® beskytter mod HPV 16 og HPV18 og så har til formål at reducere (i tid) antallet af tilfælde af livmoderhalskræft. Når den britiske først begyndte immunisering unge kvinder mod HPV, var dette den valgte vaccine.
Gardasil ® er en Quadri valent vaccine, hvilket betyder at det beskytter mod fire stammer af HPV. Gardasil ® beskytter mod HPV16, HPV18 og HPV6 og HPV11. Det betyder, at det også beskytter mod kønsvorter samt livmoderhalskræft.
I november 2011 meddelte Department of Health (DH), at den britiske HPV vaccinationsprogram vil skifte til at bruge Gardasil ® fra september 2012.
Er HPV-vaccinen effektiv?
Undersøgelser har vist, at HPV-vacciner er meget effektiv til at stoppe kræft i livmoderhalsen udvikler. I kliniske forsøg var vaccinen over 99% effektiv til at forhindre CIN eller kræft i livmoderhalsen er forbundet med HPV type 16 eller 18 i unge kvinder. Gardasil ® er også 99% effektiv til at forhindre HPV6 og HPV11-associerede kønsvorter.
Vaccinen har vist sig at fungere bedre for folk, der er givet vaccinen, når de er yngre, før de er seksuelt aktive, sammenlignet med, når det gives til voksne. Men HPV-vaccinen stadig ikke fuldstændig beskyttelse mod alle HPV-infektioner, og det er ikke en behandling for HPV. Forsøg har vist, at HPV-vaccinen er effektiv mod HPV i op til seks år. Flere forsøg er ved at blive gjort for at finde ud af, om det er effektivt i længere tid end dette.
HPV-vacciner ikke forhindre alle tilfælde af livmoderhalskræft (som ikke alle tilfælde af livmoderhalskræft er forårsaget af HPV 16 og HPV18). Så det er stadig vigtigt, at kvinder deltager for deres livmoderhals screeningstest når inviteret. Se separat brochure kaldet »Livmoderhalskræft Screening Test 'for mere information.
Hvad er de nuværende anbefalinger vedrørende HPV-vaccinen?
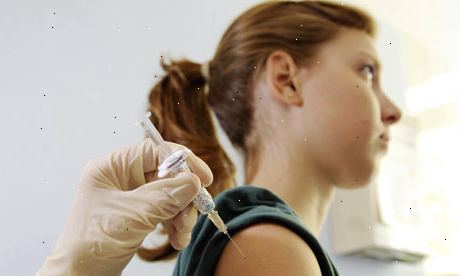
DH anbefaler, at HPV-vaccinen gives til piger i alderen 12-13 år. Immunisering foregår i skolerne, som en del af standard vaccinationsprogram. Immunisering programmet startede i september 2008. En catch-up program (nu færdig), blev startet for at vaccinere piger i alderen op til 18 år.
Vaccinen gives ved injektion i overarmen eller låret. Tre doser er nødvendige for at give maksimal beskyttelse. Den anden og tredje dosis bør ideelt set have to måneder og seks måneder efter den første.
Piger, der allerede har modtaget Cervarix ® vil ikke have yderligere immunisering med Gardasil ®, når den nationale vaccinationsprogram ændringer. Dette er fordi formålet med vaccinationsprogram er at reducere antallet af tilfælde af livmoderhalskræft, og begge typer af vaccine er lige effektive på dette. Beslutningen om at skifte til Gardasil ® er blevet gjort, fordi det beskytter mod kønsvorter og livmoderhalskræft. Dette anses for at være sikrere løsning som kondomer kun stoppe omkring halvdelen af tilfældene af kønsvorter bliver videregivet. Der er 100.000 nye tilfælde af kønsvorter året i Storbritannien, koster NHS næsten 17.000.000 £ at behandle.
Er der nogen bivirkninger fra vaccinen?
HPV-vaccinen er generelt meget sikkert. Alvorlige problemer forårsaget af vaccinen er sjældne.
Mindst én ud af 10 personer, der har vaccinen har milde bivirkninger for en dag eller deromkring. Disse omfatter nogle smerter, hævelse og rødme omkring injektionsstedet, hovedpine, ømme muskler og træthed. Lejlighedsvis, der er nogen blødning eller kløe omkring det område af injektionen. Mindre almindelige bivirkninger omfatter lidt hævet temperatur, sygdom, svimmelhed, diarré og muskelsmerter. Mere sjældent kan folk udvikler nældefeber (urticaria).
Du bør ikke have vaccinen, hvis du er har haft en allergisk reaktion på en tidligere HPV-vaccine. Det er sikkert i mennesker, der har æg, gær eller møtrik allergi. Du bør ikke have det, hvis du har en høj temperatur eller er generelt syg. Men det er stadig muligt at blive vaccineret med HPV-vaccine, hvis man har en almindelig forkølelse. P-piller ikke interfererer med vaccinen.
Har jeg stadig nødt til at have livmoderhalskræft screeningstest?
Ja. Du skal stadig møde op til dine almindelige cervikale screeningsundersøgelser, selv om du har fået HPV-vaccinen. Dette er fordi vaccinen ikke garantere fuldstændig beskyttelse mod livmoderhalskræft. Cervikal screeningstest er stadig vigtige som:
- Immunisering med HPV-vaccinen vil tage flere år for at mindske risikoen for at udvikle livmoderhalskræft.
- Vaccinen beskytter ikke mod alle HPV-typer.
- Ikke alle tilfælde af livmoderhalskræft er forårsaget af den høje risiko HPV16 og HPV18 stammer.
- Kvinder, der ikke har Vaccinen vil ikke blive beskyttet på alle mod kræft i livmoderhalsen eller CIN.
Det kan tage mellem 10 og 20 år for kræft i livmoderhalsen at udvikle sig efter at have en infektion med HPV. Dette betyder, at fordelene ved HPV vaccinationsprogram vil tage mange år at blive vist.
Har jeg brug for en særlig test for at se, om jeg har HPV?
Det er ikke muligt at rutinemæssigt tester enhver kvinde for HPV.
HPV-testning udføres i øjeblikket kaldes HPV triage som det triages (slags) kvinder efter om de har HPV. Hvis du har en mildt unormal livmoderhalskræft screeningstest (såkaldte grænsetilfælde ændringer eller mild dyskaryosis) er en HPV-test automatisk udført på prøven. Dette hjælper læger beslutte, om du skal have en mere specialiseret undersøgelse af livmoderhalsen, der kaldes en colposcopy. Se separat brochure kaldet Kolposkopi 'for mere information.
En HPV Test af Cure bliver også introduceret for kvinder, der har behandling for unormale celler (kaldet CIN) ved colposcopy. Det kan give en beslutning skal foretages med hensyn til, hvor ofte de fremtidige livmoderhalskræft screeningstest skal udføres på den pågældende kvinde.
Yderligere hjælp og information
Oplysninger om NHS livmoderhalskræft screeningsprogram
Web: www.cancerscreening.nhs.uk / livmoderhalskræft / index.html (. Søg efter HPV på deres hjemmeside for dokumenter om HPV-testning)
Oplysninger fra Health Protection Agency (HPA) om HPV - Livmoderhalskræft og kønsvorter
Web: www.hpa.org.uk / Emner / InfectiousDiseases / InfectionsAZ / GenitalWarts
Oplysninger om HPV immunisering fra NHS
Web: www.nhs.uk/conditions/hpv-vaccination/pages/introduction.aspx?WT.mc_id=090805
Institut for sundhed (DH)
Web: www.dh.gov.uk
Søg for HPV på deres hjemmeside for dokumenter om den nationale politik.
Web: http://mediacentre.dh.gov.uk/2011/11/24/hpv-vaccine-to-change-in-september-2012
Pressemeddelelse vedrørende ændring i vaccine, der anvendes til immunisering program.