Thalassæmi
Thalassæmi er en arvelig tilstand, der påvirker blodet. Der er forskellige typer, som varierer fra en mild tilstand med ingen symptomer, til en alvorlig eller livstruende tilstand. For de mere alvorlige former for thalassæmi, giver moderne behandling en god outlook, men livslang overvågning og behandling er nødvendig. God behandling er vigtig for at forebygge komplikationer udvikle. Thalassæmi er mest almindelig hos mennesker, hvis familie oprindelse er Middelhavet eller asiatiske. Det kan diagnosticeres fra en blodprøve. Gravide kvinder og par planlægger en familie rådes til at have en test for thalassæmi, fordi tidlig diagnose kan være nyttig. I England er alle gravide kvinder og nyfødte babyer nu tilbudt en thalassæmi test, men du kan bede om en test, før du bliver gravid.
Hvad er thalassæmi?
Thalassæmi er en genetisk (arvelig) lidelse, der berører blodet. Der findes forskellige typer af thalassæmi. Afhængigt af hvilken type du har, kan thalassæmi forårsager ingen sygdom overhovedet, eller kan være en alvorlig livslang tilstand, der kræver behandling.
Hvad er årsagen til thalassæmi?
Årsagen er en genetisk forandring, der involverer de gener, der fortæller kroppen, hvordan man laver en vigtig kemisk stof kaldet "hæmoglobin". Hæmoglobin er det kemikalie, som transporterer ilt i blodet - det er den, der giver blod dets røde farve. Hæmoglobin er placeret i celler kaldet 'røde blodlegemers som er en del af blodet.
Hæmoglobin er lavet af forskellige dele. De vigtigste dele hedder 'alpha kæder' og 'beta kæder', som er sat sammen for at gøre hæmoglobin molekylet. I thalassæmi, er en del af hæmoglobin defekt - som regel enten alfa kæder eller beta kæder. Dette betyder, at nogle af hæmoglobinet ikke fungerer korrekt. Som en følge heraf er der ikke nok normal hæmoglobin og røde blodlegemer nedbrydes let. Dette gør den person? Anæmiske "(mangler i hæmoglobin), med forskellige symptomer. I mellemtiden, kroppen forsøger at gøre mere hæmoglobin og flere røde blodlegemer. Så blodet systemet går ind 'overproduktion' mode, som kan forårsage flere symptomer og komplikationer.
Afhængigt af hvilken type af thalassæmi, mængden af unormalt hæmoglobin varierer. Det kan være mest af kroppens hæmoglobin, eller kun en lille andel. Dette er hovedsageligt hvad der bestemmer hvor alvorlig thalassæmi er. Der er også andre individuelle faktorer involveret. Så kan to personer med den samme type thalassæmi have en forskellig sværhedsgrad af sygdom fra den samme tilstand.
Hvad er de forskellige typer af thalassæmi?
De vigtigste typer af thalassæmi kaldes alpha thalassæmi og beta-thalassæmi. (Alfa og beta henviser til som hæmoglobin-genet påvirkes, og hvilke af de hæmoglobinkæder er defekt.) Der er nogle sjældnere typer også.
Hver type thalassæmi (alfa og beta) er derefter klassificeret i flere typer, ifølge hvor alvorlig tilstanden er. Dette afhænger primært af, hvor mange thalassæmi gener er involveret. De mildeste typer kaldes thalassæmi træk (eller thalassæmi minor). De mere alvorlige beta typer er beta-thalassæmi (BTM), og beta-thalassæmi intermedia (BTO). De mere alvorlige alfa former er Hb Barts (meget alvorlig) og Hb H sygdom (moderat). Disse forklares nedenfor. Der er også nogle sjældnere typer thalassæmi såsom delta beta-thalassæmi, eller kombinationer af en beta-thalassæmi genet med en anden unormal hæmoglobin gen, såsom HBE.
Thalassæmi træk (thalassæmi minor)
Det betyder, at du bærer et thalassæmi gen, men kan stadig gøre nok normal hæmoglobin. Så vil du ikke have nogen symptomer eller problemer fra thalassæmi. Du vil ikke vide du har det, medmindre du har en særlig blodprøve. Dog kan det være nyttigt at kende din diagnose, fordi:
- Nogle typer af thalassæmi træk give dig en meget mild form for anæmi, hvor dine røde blodlegemer er mindre og blegere end sædvanligt (beskrevet i laboratorie rapporter som "microcytic og hypochromic"). Dette kan forveksles med jernmangel.
- Dine børn kan arve genet. I sig selv er dette ikke et problem. Men hvis din partner har også et lignende gen, kan dine børn får en dobbelt dosis af den unormale hæmoglobin-genet og kunne arve en alvorlig form for thalassæmi. Det er muligt at arrangere tests for forældrene eller for et ufødt barn, for at se, om barnet kan blive påvirket.
Der er tre typer af thalassæmi træk:
- Alpha plus thalassæmi træk. Det betyder, at du har en manglende alpha hæmoglobin-genet. (. Normalt er der fire af disse gener) Dette træk kan kun give et problem, hvis din partner har alfa nul thalassæmi træk - i hvilket tilfælde dine børn måske arve Hb H sygdom (forklaret nedenfor). Bortset fra, at situationen, vil det ikke påvirke dig eller dine børn.
- Alpha nul thalassæmi træk. Det betyder, at du har to forsvundne alfa hæmoglobin gener (ud af de normale fire alpha gener). Det vil ikke gøre dig syg, men hvis din partner har også alpha nul thalassæmi træk, kan dine børn arve en alvorlig tilstand kaldet Hb Barts (forklaret nedenfor). Eller hvis din partner har alfa plus thalassæmi træk, så dine børn kan arve Hb H sygdom (se nedenfor).
- Beta thalassæmi træk. Det betyder, at du har en unormal beta hæmoglobin gen (ud af de normale to beta gener). Det vil ikke gøre dig syg. Men hvis din partner har også beta thalassæmi træk, så dine børn kan arve BTM eller BTO (se nedenfor). Beta thalassæmi træk kan også interagere med andre unormale hæmoglobin gener, som ikke er thalassaemias. For eksempel, hvis din partner har et gen for seglcelleanæmi dine børn måske arve en alvorlig tilstand kaldet seglcelle / beta-thalassæmi (se nedenfor).
BTM
En person med BTM har to beta thalassæmi gener. Det meste af deres hæmoglobin er unormal og ikke virker. Dette forårsager svær anæmi begynder omkring en alder af 4-6 måneder. Inden da, er barnet ikke påvirkes. Dette er fordi, indtil alderen 3-6 måneder barnet gør en anden type af hæmoglobin, kaldet føtal hæmoglobin, som ikke er påvirket af den thalassæmi genet. Med BTM, skal du regelmæssigt blodtransfusioner, plus anden behandling for at forebygge komplikationer.
BTO
Som navnet antyder, er denne type mindre alvorlige end BTM. Du har to beta thalassæmi gener, men kan gøre nogle hæmoglobin, som fungerer rimeligt godt. Dette kan være fordi din særlige kombination af thalassæmi gener er (i kraft) mindre alvorlig, eller på grund af nogle andre beskyttende faktor. Selv mindre alvorlige end thalassæmi, gør thalassæmi intermedia har brug for regelmæssig overvågning for livet og ofte har brug for lidt behandling for at undgå komplikationer.
Seglcelle / beta-thalassæmi
Dette kan opstå, hvis en forælder har en beta-thalassæmi gen, og den anden forælder bærer et gen for en anden hæmoglobin lidelse kaldet seglcelleanæmi. Hvis deres barn arver en af hvert gen, er kombinationen kaldes seglcelle / beta-thalassæmi - også kaldet 'seglcelleanæmi. Denne betingelse opfører sig som seglcelleanæmi (ikke ligesom thalassaemia) og behandles på samme måde som seglcelleanæmi. Se særskilt folder kaldet "seglcellesygdom og seglcelle anæmi" for flere detaljer.
Hb H sygdom
Dette er en type af alfa thalassæmi. Det er på grund af at have tre forsvundne alfa hæmoglobin gener (normalt hver person har fire af disse gener). Dette kan ske, hvis den ene forælder har alfa plus thalassæmi og den anden har alpha zero thalassæmi. Det er normalt forårsager en mild, men vedvarende anæmi. Sommetider Hb H forårsager flere symptomer og svarer til BTO (forklaret nedenfor). Nogle mennesker med Hb H sygdom har brug for blodtransfusioner.
Hb barts
Dette er den mest alvorlige form for thalassæmi, hvor alle alfa hæmoglobin gener er unormal eller fraværende. Det sker, hvis et barn arver to alpha nul thalassæmi gener. I denne tilstand, kan ingen normal hæmoglobin gøres, endnu før fødslen. Det er den mest alvorlige form for thalassæmi - så alvorlig, at barnet vil normalt dø i livmoderen af svær anæmi. Der har været sjældne tilfælde, hvor barnet blev reddet af blodtransfusioner bliver givet i livmoderen, og derefter fortsætte transfusioner efter fødslen.
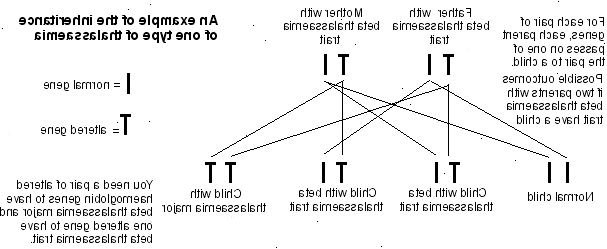
Hvordan thalassæmi arvelig?
Et barn arver hæmoglobin gener fra begge forældre. For eksempel, hvis begge forældre har beta thalassæmi træk er der: en 1 i 4 chance for at barnet har normale hæmoglobin gener, en 1 i 2 chance for at barnet har beta thalassæmi træk, og en 1 i 4 chance at barnet vil have BTM eller BTO.
For detaljer om, hvordan alfa thalassaemias nedarves, se hjemmesiden for Brent Sickle og thalassæmi Center (henvisningen nedenfor).
Hvem får thalassæmi?
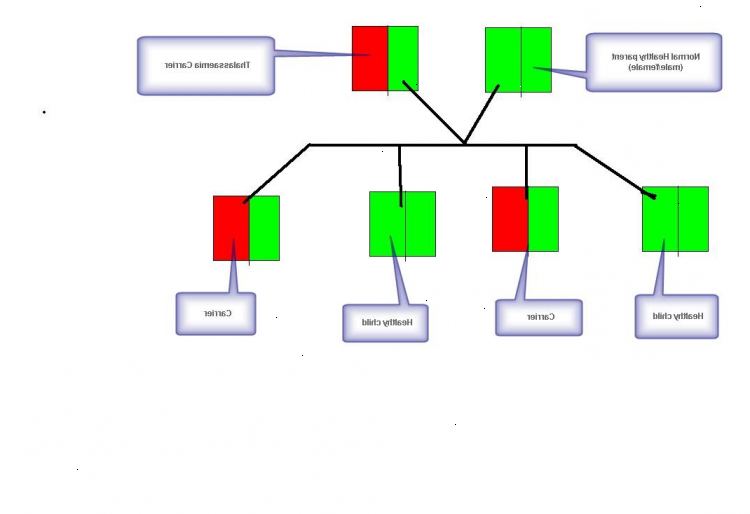
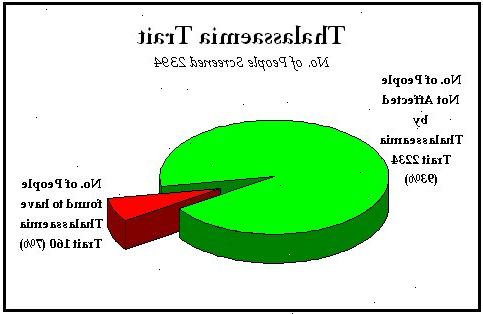
Enhver kan bære et thalassæmi gen. I gennemsnit har 3 i 100 af verdens befolkning en thalassæmi gen (og derfor har en thalassæmi træk). Chancen for at få en thalassæmi gen varierer, afhængigt af din familie oprindelse. Thalassæmi er mere almindelig hos mennesker, hvis oprindelse er Middelhavet, asiatiske eller afrikanske.
For eksempel er beta thalassæmi gener båret af: 1 i 7 græsk-cyprioter, 1 i 12 tyrkere, 1 i 20 asiater, 1 i 20-50 afrikanere / Afro-Caribbeans (afhængigt af hvilken del af Afrika din familie kommer fra) og 1 i 1000 engelsk af nordeuropæisk oprindelse.
Hvordan thalassæmi diagnosticeres?
Diagnosen stilles ved en blodprøve. Blodprøven analyseres for at se, hvilken type af hæmoglobin er til stede i blodet.
I nogle tilfælde er ekstra tests såsom DNA (genetiske) test er nødvendige for at diagnosticere den nøjagtige type thalassæmi. Det kan hjælpe at teste andre familiemedlemmer hvor det er muligt.
Thalassæmi træk kan mistænkes ud fra resultaterne af en almindelig blodprøve kaldes en "fuld blodtælling. Hvis resultatet viser røde blodlegemer, der er mindre og blegere end normalt, kan det skyldes jernmangel eller thalassæmi træk.
Tests for gravide kvinder
Politikker for screening af gravide og babyer varierer hele Storbritannien - se 'seglcelle & thalassæmi screening hele Storbritannien' linket nedenfor. Hvis resultatet viser, at du bærer et thalassæmi gen, så en test også tilbudt at barnets far (hvis muligt). Resultaterne af begge forældres tests vil hjælpe med at afgøre, om dit barn kan blive påvirket af thalassæmi. Resultaterne vil blive forklaret til dig.
Hvis der er en chance for, at barnet kan blive påvirket, vil du blive tilbudt rådgivning til at diskutere, om du gerne vil have en yderligere test for det ufødte barn (en prænatal test). Denne test finder ud af, om det ufødte barn har faktisk thalassæmi - og hvilken type. Du får oplysninger om, hvordan det kan påvirke barnet. Hvis barnet har en alvorlig form for thalassæmi, vil du blive tilbudt rådgivning til at diskutere, om du vil fortsætte med graviditeten.
Hvornår er det bedste tidspunkt at have en test? Hvis du er gravid, det bedste tidspunkt at få en thalassæmi blodprøve for dig selv er, før du er 10 uger henne. Dette giver mere tid til at teste din partner eller dit barn, hvis det er nødvendigt. Du kan bede din læge om en test tidligt i graviditeten, hvis det ikke allerede er tilbudt til dig på det tidspunkt. Dog kan prøver stadig kan gøres på et senere tidspunkt.
En prænatal test (på det ufødte barn) kan ske fra 10 uger af graviditeten og frem, afhængigt af den anvendte type test. De sædvanlige udbudte test er chorion villus prøvetagning (CVS) eller fostervandsprøve.
Skal jeg og min partner har en thalassæmi test, før du starter en familie?
Kvinder eller par ønsker måske at have test for thalassæmi, før du starter en familie, især hvis deres familiemæssige rødder gør thalassæmi mere sandsynligt. Den britiske thalassæmi Society og mange sundhedsprofessionelle fremme bevidstheden om thalassæmi og tidlig test. Testen kan arrangeres af din læge.
Fordelen ved at have prøver, før du bliver gravid, er, at du vil vide, om ikke der er en mulighed for, at dit barn kan arve en alvorlig form for thalassæmi. Dette kan være nyttigt, når der træffes beslutninger om graviditet. For eksempel kan du ønsker at have en prænatal test under graviditet, hvis der er en risiko for en alvorlig tilstand for barnet.
Tests for nyfødte
I Storbritannien er alle nyfødte tilbudt en 'bloodspot test "efter 5-8 dage efter fødslen. Dette test for en række medicinske tilstande, der betegnes som vigtige, fordi tidlig behandling gør en forskel. Testen udføres ved at tage en lille smule blod fra barnets hæl.
I England, nu bloodspot Testen omfatter testning for thalassæmi og andre hæmoglobin lidelser såsom seglcelleanæmi. Politikker for screening nyfødte varierer hele Storbritannien - se 'seglcelle & thalassæmi screening hele Storbritannien' linket nedenfor.
Den bloodspot test vil diagnosticere de fleste typer af thalassæmi. Du vil blive givet de resultater, omkring seks uger senere. Hvis barnet har thalassæmi træk, ingen handling eller behandling er nødvendig. Hvis barnet har en mere alvorlig form for thalassæmi, der har brug for behandling, vil resultatet blive forklaret. Du får en klinik aftale, så diagnosen kan kontrolleres, og behandling kan startes, hvis det er nødvendigt.
Mere om beta-thalassæmi
Resten af denne indlægsseddel fortæller mere om beta-thalassæmi (BTM), og beta-thalassæmi intermedia (BTO). Disse er de mere almindelige typer af thalassæmi kræver behandling.
Beta-thalassæmi
Hvad er symptomerne på BTM?
Ideelt set vil BTM blive diagnosticeret og behandlet tidligt for at forhindre symptomerne og reducere komplikationer. Så med god pleje, kan der være nogle få symptomer.
Hvis ubehandlet, starte symptomer på BTM på omkring alderen 4-6 måneder. Symptomer kommer gradvist og er:
- Symptomer på anæmi - barnet kan være bleg, sløv, ikke fodre eller vokser godt, og tilbøjelig til infektioner.
- Bone symptomer - kroppen forsøger at producere flere røde blodlegemer. Dette er en naturlig reaktion på anæmi. Imidlertid betyder det ikke hjælper thalassæmi meget, fordi det meste af hæmoglobin, der er fremstillet unormal. Resultatet er overekspansion af knoglemarven, som er kroppens blodlegemer fabrik. Dette påvirker knoglevækst herunder ansigtet og kæben knoglerne, hvilket gør panden og overkæben meget fremtrædende.
- Uden behandling, få symptomer på BTM gradvist værre. Ubehandlet, børn med BTM normalt dør af infektion eller hjertesvigt i barndommen.
Kan thalassæmi blive helbredt?
En mulig kur er en stamcelletransplantation. Det vil sige enten en knoglemarvstransplantation, eller en navlestrengsblod transplantation. Disse behandlinger tage almindelige blod-making celler fra en donor, og give dem til den person med thalassæmi. Hvis transplantationen er vellykket, disse celler sidste for livet og gøre normal hæmoglobin - en livslang kur. Men en stamcelletransplantation er ikke egnet for alle. Du har brug for en egnet donor, og der er nogle alvorlige risici. Mere information om stamcelletransplantation er på det britiske thalassæmi Society hjemmeside - se 'Yderligere oplysninger og hjælp ", nedenfor.
UK retningslinjer anbefaler, at alle BTM patienter har mulighed for at drøfte stamcelletransplantation med en specialist.
Hvordan BTM behandles?
Der er to primære behandlinger: blodtransfusioner og kelation behandling.
Blodtransfusioner er i gang, hvis du (eller dit barn) har anæmi plus andre symptomer, såsom dårlig vækst, ikke fodre godt eller andre problemer. Hvis du kun har anæmi og i øvrigt klarer sig godt, kan din læge råde bare overvåge situationen for en tid. Dette skyldes, at nogle syntes at have BTM vise sig at have mildere tilstand BTO, og måske ikke brug for transfusioner.
Blodtransfusioner giver normale røde blodlegemer til den person med BTM. Det korrigerer anæmi i et stykke, hvilket forbedrer sundheden og hjælper børn til at vokse normalt. Men de røde blodlegemer har en begrænset levetid. Så transfusioner normalt skal gentages hver 3-4 uger.
Chelation behandling er vigtigt, at fjerne jern fra kroppen. Med thalassæmi, får kroppen overlæsset med jern. Dette er dels fra blodtransfusioner, og også fordi thalassæmi selv gør kroppen med at optage mere jern fra fødevarer. Hvis det overskydende jern ikke er fjernet, kan det beskadige indre organer og medføre komplikationer. Chelation hjælper kroppen med at slippe af med overskydende jern. Denne behandling er virkelig vigtigt for at forebygge komplikationer.
Der er forskellige former for kelation: deferipron (Ferriprox ®) og deferasirox (Exjade ®), som indtages gennem munden, men er desferrioxamin (Desferal ®) givet via en infusion ("drop") indsat under huden. Hver form for kelation har sine fordele og ulemper, og undertiden kombinationer benyttes. Din læge kan diskutere mulighederne og bidrage til at afgøre, hvilke der er mest egnet til dig. Chelation startes normalt inden for et år eller to efter start transfusioner.
Behandling for BTM bør ideelt gives af en specialist team, der har erfaring i behandling af thalassæmi. Hvis dette er vanskelig på grund af, hvor du bor, så en specialist bør rådgive de læger, der behandler dig, og du skal ses af en specialist mindst en gang om året. Regelmæssige anmeldelser og check-ups er virkelig vigtigt, at sikre, at din behandling matcher dine behov, for at tjekke for bivirkninger og for at forhindre komplikationer.
En sund livsstil er også anbefales til thalassæmi. Undgå rygning og overskydende alkohol. God ernæring og regelmæssig motion kan hjælpe (der er en folder om ernæring på den britiske thalassæmi Society hjemmeside - se 'Yderligere oplysninger og hjælp ", nedenfor). Du kan få brug ekstra vitaminer, såsom folinsyre, D-vitamin og zink.
Hvad er de mulige komplikationer af BTM, og hvordan er de forebygges eller behandles?
Komplikationer af anæmi og transfusioner Ubehandlet anæmi kan påvirke væksten og knogle udvikling, fordi knoglemarven udvider at forsøge at gøre flere blodlegemer. Anæmi kan også forårsage en forstørret milt (milten er et organ i maven, som er en del af immunsystemet). En stor milt kan gøre anæmi værre, så du kan få brug for en operation for at fjerne milten. Hvis din milt er fjernet, vil du har brug for ekstra vaccinationer og daglig penicillin, for at beskytte mod visse infektioner (pneumokok infektion og meningitis).
Transfusioner kan forårsage blod reaktioner. Disse er mindre sandsynlig, hvis blodet er meget nøje afstemt til at være så tæt som muligt på dit blod type. Infektioner såsom hepatitis B og C kan overføres ved transfusion. Det er mindre sandsynligt i Storbritannien og de lande, hvor donorblod testes for infektioner. Hepatitis B immunisering er også anbefales.
Komplikationer af jernophobning Før kelation behandling jernophobning var et stort problem for folk med BTM. Chelation har reduceret de komplikationer af jernophobning, men de kan stadig forekomme. Så vil du har brug for regelmæssig overvågning for at kontrollere jern niveauer og mulige komplikationer.
Jernophobning kan skade forskellige organer i kroppen - for eksempel hjerte, lever, hormon kirtler, bugspytkirtel (forårsager diabetes) og knogler. Så du bliver nødt til regelmæssige blodprøver og scanninger for at kontrollere funktionen af disse organer. For børn, der er vækst og udvikling også overvåges. Hvis nogle organer er påvirket af jernophobning, skal du muligvis øget kelation behandling eller andre behandlinger. Hvis hormon kirtler er påvirket, kan udskiftning hormoner skal træffes.
Komplikationer af kelation Chelation behandlinger har forskellige mulige bivirkninger. De bivirkninger kan omfatte blod, lever, nyrer, syn, hørelse og knogler. Så hvis du har chelering, vil du brug for regelmæssig blod-og urinprøver, plus checks til øjne, hørelse og et barns vækst. Hvis du får bivirkninger med chelering, kan dosis nødvendigt at justere, eller du kan have brug for en anden chelator.
Infektioner Mennesker med BTM kan være mere tilbøjelige til alvorlige bakterielle infektioner (af forskellige årsager). Så får lægehjælp hurtigt, hvis du føler dig mere utilpas end normalt, eller hvis du har symptomer på infektion, såsom feber. Visse typer af infektioner (fra arter af bakterier kaldet Yersinia og Klebsiella) er mere almindelige end normalt, på grund af at stryge overbelastning eller chelation behandling. Yersinia forårsager abdominale (mave) smerter, diarré og feber. Nogle gange kan det efterligne blindtarmsbetændelse. Klebsiella forårsager feber og alvorlig sygdom. Så få lægehjælp hurtigst muligt, hvis du har disse symptomer. Fortæl læger og sygeplejersker om din thalassæmi og den behandling, du tager. Ikke-speciallæger bør også kontakte din thalassæmi specialist til råds, hvis du er syg.
Knogle problemer Med BTM, kan knogle problemer opstå på grund af thalassæmi selv eller fra chelation behandling. Desuden kan osteoporose (udtynding af knoglerne) forekommer i en yngre alder end sædvanligt. Så vil din vækst (hvis et barn), og knoglesundhed brug kontrol. En god indtagelse af D-vitamin og calcium hjælper med at forebygge knogleskørhed. Forskellige medikamenter kan bidrage til behandling af osteoporose. Hvis dine knogler er alvorligt ramt, kan du brug specialist rådgivning.
Hvad er udsigterne for BTM?
Ubehandlet, BTM er en alvorlig sygdom med forværring anæmi, infektioner og hjertesvigt. Uden behandling, som regel fører til døden i en alder af fem år. Med behandling, er udsigterne gode, fordi anæmi og komplikationer kan kontrolleres ved transfusioner og kelation behandling. I dag, behandling af thalassæmi er normalt en succes, med patienterne lever ind i voksenalderen, og generelt er i stand til at have karriere, parforhold og børn.
Den langsigtede udsigter afhænger af hvor godt komplikationer kan forebygges, især jern-overload. Tidlige dødsfald kan stadig forekomme, og børn til tider udvikle komplikationer såsom dårlig vækst. Hvad gør den største forskel for udsigterne er god kelation behandling. Desuden har patienter behandlet på specialiserede centre havde bedre resultater. Specialist behandling er nu anbefales til alle thalassæmi patienter i Storbritannien.
Udsigterne vil formentlig fortsætte med at forbedre, fordi nylige fremskridt i kelation behandling.
Om beta-thalassæmi intermedia
BTO er som en mildere form for BTM. Kroppen kan producere nogle velfungerende hæmoglobin, men ikke så meget som normalt. Så du har et moderat niveau af anæmi, men kroppen kan normalt tilpasse sig til det uden at behøve regelmæssige transfusioner. Du er nødt til at tage en ekstra vitamin kaldet folinsyre, som hjælper til at kroppen gør blodceller.
Som med BTM, vil du brug for regelmæssige check-ups og specialist rådgivning, til at overvåge anæmi og forebygge komplikationer.
Blodtransfusioner kan være nødvendige tider. For eksempel under graviditet før operation, eller hvis du har en infektion (visse infektioner kan gøre anæmi værre), også hvis der er symptomer på anæmi, såsom dårlig vækst. Nogle mennesker får bensår (på grund af blodmangel), som også kan blive hjulpet af transfusion.
På grund af blodmangel, kan din milt forstør og en operation for at fjerne milten kan hjælpe (som forklaret ovenfor for BTM). En anden mulig behandling for anæmi er en medicin kaldet hydroxycarbamid (hydroxyurinstof). Det kan hjælpe nogle patienter, men fordelene er usikre, og det kan have alvorlige bivirkninger.
Mennesker med BTO kan få jernoverskud tilsvarende patienter med BTM, selvom det kan være mindre strenge. Dette kan ske, selvom du ikke har transfusioner, fordi thalassæmi medfører ekstra jern til at blive absorberet fra fødevarer. Som med BTM, er chelat behandling vigtigt at fjerne overskydende jern og forhindre komplikationer.
Andre mulige komplikationer af en BTO er: knogle og vækst problemer (svarende til BTM, fordi knoglemarven over-udvider), hævelser nær rygsøjlen (som normalt ikke giver problemer, men nogle gange trykke på en nerve og behov behandling); galdesten; dit blod kan være mere tilbøjelige til at danne blodpropper, og der kan til tider være en lunge komplikation kaldet pulmonal hypertension.
En mulig kur mod BTO er en stamcelletransplantation (forklaret ovenfor).
Yderligere oplysninger og hjælp
UK thalassæmi samfund
19 Broadway, Southgate Circus, London N14 6PH
Tlf: 020 8882 0011 Web: www.ukts.org
Brent segl og thalassæmi center
122 High Street, Harlesden, London NW10 4SP
Web: http://www.sickle-thal.nwlh.nhs.uk
Seglcelle & thalassæmi screening hele Storbritannien
Oplysninger om den aktuelle tilstand af seglcelle-og thalassæmi screening hele England, Skotland, Wales og Nordirland.
Web: http://www.screening.nhs.uk/cms.php?folder=2481
Liste af specialiserede centre for thalassæmi og seglcelleanæmi
Web: www.sickle-thal.nwlh.nhs.uk/Information/NationalSickleCellThalassaemiaCentres.aspx
Royal College of Obstetricians og gynækologer
Hjemmeside har information om prænatal test (chorion villus prøvetagning og fostervandsprøve).
Web: www.rcog.org.uk